|
Оформление сайта:
Фон:
Шрифт:
Картинки:
|
при поддержке Министерства социальной
политики Свердловской области
Перепрограммированные клетки иммунитета помогут победить рак и бактерии
Расскажите о новости своим друзьям
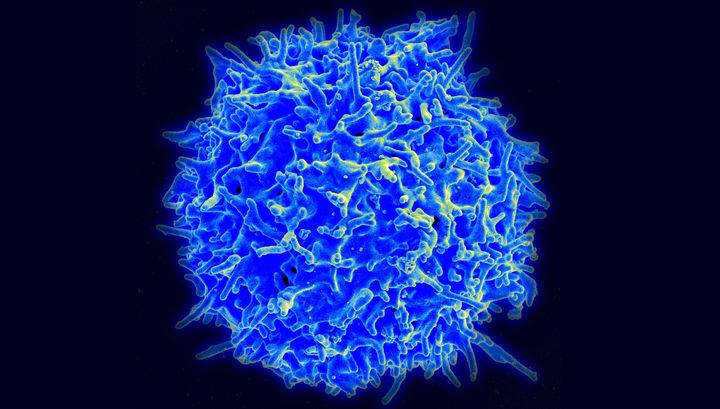
Изображение Т-лимфоцита человека, полученное с помощью сканирующего электронного микроскопа. Модификация иммунных клеток позволяет побороть рак
В последние годы всё больше надежд в вопросах лечения рака и опасных инфекционных заболеваний медики связывают с новыми технологиями адаптивной или приёмной клеточной иммунотерапии, когда больного спасают от неминуемой смерти при помощи изменённых клеток или клеток донора.
Обнадёживающие результаты, в частности, приносят клинические испытания приёмных Т-лимфоцитов, перепрограммированных на уничтожение опухолей или патогенных микроорганизмов.
На ежегодном собрании Американской ассоциации содействия развитию науки (AAAS 2016) о последних достижениях сообщили три мировых лидера в этой области: Дирк Буш (Dirk Busch) из Мюнхенского технического университета, Кьяра Бонини (Chiara Bonini) из Научного института Сан-Раффаэле и Стэнли Ридделл (Stanley Riddell) из Онкологического научного центра Фреда Хатчинсона.
Обычно разные типы Т-лимфоцитов, включая Т-хелперы, Т-киллеры и Т-супрессоры, действуя сообща, эффективно распознают и уничтожают источники болезни, навсегда сохраняя информацию о них для быстрой реакции при повторном заражении. Но при некоторых хронических заболеваниях клетки иммунной системы могут терять свою активность и даже полностью исчезать. Последние исследования показывают, что защитные свойства Т-лимфоцитов могут быть восстановлены и направлены на лечение не только хронических заболеваний, но и рака.
До начала массовых клинических испытаний учёным предстояло решить ряд проблем. В частности, не было единого мнения, создавать ли T-лимфоциты, нацеленные на тот или иной источник болезни, искусственным путём или искать нужные клетки в организме пациента или донора.
«Конкуренция в науке велика, кроме того, растёт интерес в индустрии, – говорит Буш. – Мы убеждены, что должны выбрать правильные клетки для производства оптимального продукта с помощью самых передовых методов.
За последние годы мы в Мюнхенском техническом университете, а также коллеги Ридделл и Бонини работали над созданием клеточных продуктов, которые после пересадки пациенту быстро размножаются и остаются активными долгое время, потенциально на протяжении всей жизни.
Мы определили разновидность Т-клеток с высоким регенеративным потенциалом, которые позволяют вызывать иммунный ответ даже при пересадке небольшого числа таких клеток. Возможно, для этого будет достаточно всего одного лимфоцита».
Напомним, что один лимфоцит может передавать информацию о нарушителе клеткам-коллегам (при условии, что он до того не умрёт). Соответственно, он также может «рассказать» другим о недруге, которого другие иммунные клетки в этом организме ранее не встречали.
Использование таких «способных» клеток, требует особых гарантий безопасности метода, но по словам учёных им удалось доказать и это.
Группа сфокусировалась на Т-клетках памяти, которые лучше других приживаются и размножаются при пересадке. Кроме того, с помощью методов генной инженерии в них можно «включить» гены, отвечающие за работу новых рецепторов. Эти своеобразные «датчики атаки» могут быть нацелены на патогены, с которыми они не сталкивались в прошлом.
В первых клинических испытаниях использовали модифицированные Т-клетки, производящие так называемые химерные антигенные рецепторы, которые распознают поражённые лейкозом В-лимфоциты. В итоге иммунитет самого пациента, будучи натравленным на врага, сам уничтожает болезнь.
Учёные получили хорошие результаты, и в ряде случаев пересадка помогла полностью вылечить больного на терминальной (конечной перед смертью) стадии лейкоза, остановила распространение злокачественных образований. Новая терапия хорошо показала себя и в других испытаниях, нацеленных против хронических инфекционных заболеваний.
Исследователи также продемонстрировали метод, позволяющий выборочно удалять из организма пересаженные Т-клетки в случае появления побочных эффектов. Эта «система безопасности» была успешно протестирована на животных и уже используется для защиты людей от нежелательных последствий терапии.
«Мы ставим на своих Т-лимфоцитах маркер, и впоследствии можем ввести антитело, которое свяжется только с нашими клетками, – объясняет Буш в пресс-релизе. – После этого запускается другой иммунный механизм, который уничтожает пересаженные клетки».
Технологии, разработанные командой специалистов, уже нашли поддержку бизнеса в лице крупной американской компании Juno Therapeutics.
Источник Вести

